rak materničnega vratu
Sopomenke v širšem pomenu
Sopomenke v širšem pomenu: rak materničnega vhoda, rak maternice
Angleščina: rak materničnega vratu / rak materničnega vratu
opredelitev
Ta tumor / rak je drugi najpogostejši tumor pri ženskah po raku dojke. 20% vseh novih vrst raka je rak materničnega vratu (Rak materničnega vratu).
Menijo, da vzrok raka materničnega vratu povzroča virus bradavice (Človeški papiloma virusi) se sproži.
Več o temi preberite tukaj: Človeški papiloma virus (HPV)

HPV virus
HPV virusi pripadajo družini Papillomaviridae. Ti virusi brez ovojnice DNK nikakor niso enaki. Obstaja več 100 različnih vrstkar lahko sproži različne klinične slike. Spekter možnih bolezni sega od benignih bradavic do malignih raka, kot sta rak materničnega vratu ali rak penisa.
Eden razlikuje t.i. Nizko tveganje-Vrste, vključujejo vrste HPV 11 in 6, od Visoko tveganje-Vruse, na katere na primer vrste 16, 18 in 33 spadati. Visoko tvegani virusi lahko privedejo do razvoja malignih bolezni genitalnega območja, kot so rak materničnega vratu, penis / vulva in analni rak. Toda ti virusi lahko povzročijo tudi raka ust in grla.
Virusi z nizkim tveganjem favorizirajo razvoj benignih bradavic.
The prenos poteka predvsem skozi Spolni odnos namesto. Kondomi zanesljivo ne ščitijo pred okužbo, saj je za prenos kože dovolj stika. Virus po okužbi ostane v telesu in lahko po nekaj letih privede do bolezni. Vendar pa se lahko okuži tudi okužba, zlasti pri mladih ženskah.
Pojav prebivalstva (epidemiologija)
Od Rak materničnega vratu (rak materničnega vratu) moč 20% malignih raka pri ženskah. Včasih je bil eno najpogostejših oblik raka.
Danes po vsem svetu živi približno pol milijona žensk raka naprej drugo najpogostejše mesto malignih tumorjev.
Vsako leto se doda deset do dvajset novih primerov z manj kot 100.000 prebivalci v Zvezni republiki Nemčiji. Pogostost pojavljanja je največja med 35. in 60. letom. Predhodne faze se lahko pojavijo v mlajši starosti.
Anatomija in histologija

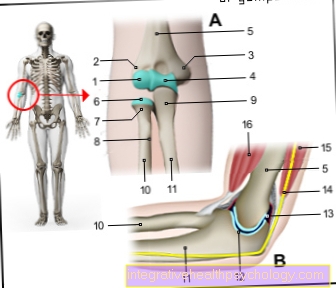
- Maternica -
maternica - Maternični vrh -
Fundus uteri - Maternična obloga -
Sluznica tunice - Maternična votlina -
Cavitas uteri - Pokrov peritoneuma -
Tunica serosa - Cervix -
Ostium uteri - Maternično telo -
Corpus uteri - Zoženje maternice -
Isthmus uteri - Podloga - nožnica
- Cervix - Cervix maternice
- Jajčnik - Jajčnik
- Jajcevodov - Tuba maternica
Pregled vseh Dr-Gumpert slik najdete na: medicinske ilustracije

- Maternica - maternica
- Maternični vrh - Fundus uteri
- Maternična obloga -
Sluznica tunice - Maternična votlina - Cavitas uteri
- Pokrov peritoneuma - Tunica serosa
- Cervix - Ostium uteri
- Maternično telo - Corpus uteri
- Zoženje maternice - Isthmus uteri
- Podloga - nožnica
- Sramna simfiza -
Sramna simfiza - Mehur - Vesica urinaria
- Rektum - Rektum
Od materničnega vratu spravi ven iz nožnice (nožnica) Del maternice, ki vodi v telo maternice. Del tega materničnega vratu, ki štrli v nožnico (tj. Odsek od telesa maternice, je znan kot portio in je najpogostejše mesto izvora rak materničnega vratu.
Za to so odgovorne naravne spremembe cervikalne sluznice med spolno zrelostjo: pod hormonskim nadzorom se maternična sluznica (ki vsebuje majhne žleze, ki tvorijo protibakterijsko učinkovito sluz) navzven proti nožnici, da se zaščiti pred naraščajočimi okužbami.
Pred puberteto vagino prekrijejo le ravne, zložene površinske celice (tako imenovani skvamozni epitelij). Zaradi tega Postopki preoblikovanja ali je Sluznica prednjega materničnega vratu (portio, glej zgoraj), še posebej občutljiv na bakterijska, mehanski, i.a. Stimuli.
Pogosta vnetja zato dajejo prednost razvoju tumorjev na podlagi predhodno poškodovanih celic.
Različne predhodne poškodbe (povzeto kot intraepitelne neoplazije materničnega vratu, kratke CIN, tj. Nove tvorbe materničnega vratu, omejene na površinsko celično strukturo in razdeljene na ravni od I do III, odvisno od obsega celicnih sprememb) sprva ne prerastejo v okoliško tkivo ( = invazivna rast), vendar jo lahko zaznamo s pregledom razmaza in kolposkopijo (glejte spodaj)
glavni vzrok

Natančen izvor raka materničnega vratu ni natančno znan. Vendar pa je po trenutnih znanjih bolezen primer raka, ki ga povzročajo virusi.
Obsežne študije so pokazale, da je okužba s človeškim papiloma virusom (HPV) pogoj za nastanek bolezni. Virus se prenaša s spolnimi odnosi. Dve od približno 200 različnih vrst humanega papiloma virusa (HPV) predstavljata posebno veliko tveganje (vrste 16 in 18); do drugih vrst virusa (vrste 6 in 11) so npr. Genitalne bradavice genitalnih organov (t.i. kondilomi akuminata).
Človeški papiloma virusi so v najširšem smislu virusi, ki na koži povzročajo bradavice.
Okužba s človeškim papiloma virusom ni nujno povezana z rakom materničnega vratu. Telesne samozdravilne sposobnosti preprečujejo, da bi bolezen izbruhnila pri približno 80% vseh okuženih z virusom.
Slaba higiena in pogoste spremembe partnerja povečujejo verjetnost bolezni, moško obrezovanje in brez otroštva pa tveganje znižata.
Več o tem preberite pod: So genitalne bradavice nalezljive?
Simptomi in znaki raka materničnega vratu
Simptomi se na začetku redko pojavijo. Včasih izcedek, ki diši sladko in Spotting (zlasti po spolnem stiku) prve indikacije za a rak materničnega vratu biti. V napredni fazi se tumor širi naprej v steno materničnega vratu, pa tudi v nožnico, medenično steno, rektum (rektum), in aparatom za maternico v medenici, ki drži vezivno tkivo (ti parametri).
Naselja (Metastaze) tumorja se lahko sprva širi preko limfnega sistema, kasneje tudi z vraščanjem v krvne žile jetra, možgani, pljuča in kosti (tako imenovane hematogene metastaze, tj. usedanje na krvni obtok), kar povzroči hude bolečine.
diagnoza

Vsakoletni zdravstveni pregledi se priporočajo od 20. leta dalje, saj se okužba z virusom, ki povzroča raka, lahko zgodi zelo zgodaj. Odkrivanje predhodnikov raka je možno s preiskavami razmaza.Tako pridobljene celice obarvamo za vizualizacijo (metodo je razvil George Nicolas Papanicolaou, grški zdravnik in patolog, ki je živel od 1883-1962 in ga še danes izvajajo v spremenjeni obliki). Ocenjevanje poteka v razredih PAP (Papanicolaou) od I do V, po normalnem odkritju do sprememb celic nujni sum na tumor potrdi potrebo po takojšnjem razjasnitvi z odvzemom vzorca tkiva.
Razvrstitev glede na Papanicolaou
- PAP I - Normalna celična struktura
- Ugotovitev je normalna, nepravilnosti ni, pregled po enem letu je del presejalnega pregleda raka.
- PAP II - vnetne in metaplastične spremembe
- Spremembe celic niso sumljive, večinoma jih povzročajo bakterije ali drugi mikrobi, po potrebi pregled po 3 mesecih in morebitno zdravljenje vnetja.
- PAP III - Hude vnetne ali degenerativne spremembe, ocena tega ali
Spremembe so zlonamerne, ni mogoče z gotovostjo- Ugotovitev je nejasna; morda antibiotično ali hormonsko zdravljenje; kratkotrajni pregled po približno 2 tednih; če se Pap III vztraja, tkivno (histološko) vrednotenje (histologija) pomembno.
- PAP III D - Celice kažejo rahlo do zmerno netipične spremembe celic
- Ugotovitev je nejasna; ta sprememba je večinoma povezana s skupno okužbo s HPV. Zadostuje pregled po 3 mesecih, histološka preiskava je potrebna le, če se ponovno pojavi.
- PAP IV a - huda celična displazija ali karcinom in situ (predrakava bolezen)
- Histološki pregled s pomočjo kuretagene (strganje) in kolonoskopije / histeroskopije.
- PAP IV b - huda celična displazija ali karcinom in situ (rak v zgodnji fazi), celice
malignega raka ni mogoče izključiti- Zahteva fino tkivno (histološko) razjasnitev s pomočjo konizacije (glej spodaj) ali biopsijo (pridobivanje vzorca tkiva), terapijo glede na ugotovitve in družinsko načrtovanje pacienta.
- PAP V - Celice domnevno malignega raka (maligni tumor), tumor je očitno maligni
- Zahtevati tkivno (histološko) razjasnitev s konizacijo (glej spodaj) ali z biopsijo (s pridobitvijo vzorca tkiva). Terapija: odstranitev maternice (histerektomija).
Med ginekološkim pregledom je maternični vrat dostopen s kolposkopijo (dobesedno: "zrcaljenje nožnice" iz grške kolpo = vagina, skopie = pokukati / pogledati). To diagnozo, ki se uporablja za zgodnje odkrivanje raka materničnega vratu, je v 1920-ih uvedel Hans Hinselmann. Maternični vrat se pregleda s posebnim mikroskopom (Kolposkop) gledano pod optimalno osvetlitvijo s šest- do dvakratno povečavo.
S pomočjo vzorca ocetne kisline so predhodniki (t.i. Predrakave lezije) in spremembe na sluznici, povezane s povečanim tveganjem za raka, so vidne (npr. kot Metaplazija določena transformacija maternične obloge v vaginalno oblogo kot posledica nenehno ponavljajočega se vnetja; Do določene mere pa je tudi ta transformacija sluznice normalna in jo lahko zaznamo pri vseh ženskah po puberteti).
Ker pa normalne sluznice obarvajo tudi vzorec ocetne kisline, je temno rjavo do črno obarvanje izključno zdravih celic s tako imenovanim Schillerjevim testom joda koristno za razlikovanje med zdravim in obolelim tkivom.
Osnova tega dokaza je kemijska reakcija glikogena, ki je v normalnih celicah (velikanska molekula, sestavljena iz več tisoč sestavnih delov sladkorja in služi kot shranjevalni medij) z jodom, da nastane rjav reakcijski produkt.
Patološko spremenjena sluznica (tako imenovana metaplastična sluznica, ki jo povzročajo vnetja ali predhodniki raka), po drugi strani vsebuje malo glikogena in zato obarva malo ali nič.
Kolposkop sam ni vstavljen v nožnico, ampak je nameščen pred njim. Za odpiranje vaginalnih sten ginekolog uporablja spekulum (latinsko: ročno ogledalo; vstavljeno v naravne telesne votline v obliki cevi, v obliki lijaka v obliki lijaka ali lopatice). S posebnimi majhnimi pincetami je mogoče odstraniti majhne koščke tkiva in jih pregledati pod mikroskopom. Poleg zgolj opazovanja kolposkop omogoča tudi ustvarjanje fotografij in video posnetkov za potrebe dokumentacije.
Cilj kolposkopije je razvrstiti stopnjo resnosti, ko odkrijemo patološko spremembo. Med odločilne dejavnike spadajo: Barva, kakovost površine in barvljivost sumljivega dela tkiva z jodom. Površno beljenje sluznice (imenovano levkoplakija) je lahko neškodljivo ali kaže na osnovnega predhodnika raka. Rdeče pike ali palice (imenovane "mozaik") ustrezajo posodam, ki segajo na površje in so vedno sumljive na zlonamerno spremembo.
Do zdaj pozitiven učinek pri preprečevanju raka še ni dokazan. Vendar se nam zdi kolposkopija zelo koristna kot preventivni ukrep. Kolposkopija ni vključena v obseg storitev GKV (obvezno zdravstveno zavarovanje).
Preberite tudi članek: Biopsija materničnega vratu.
Terapija raka materničnega vratu
Obstajajo različne stopnje zdravljenja:
- Preprečevanje (profilaksa)
- Konizacija
- Odvzem maternice (histerektomija)
Možnosti pokojnin
Proti raku materničnega vratu obstajajo zelo dobri preventivni ukrepi, zato je v zadnjih letih bolj jasen Zmanjšajte to bolezen v industrializiranih državah. Primarna preventiva je preprečevanje okužbe z virusi HPV. V ta namen obstaja HPV-cepljenje (glej spodaj).
Sekundarno preprečevanje podpira program letni pregled pri ginekologu realiziran. Vsaka ženska, ne glede na to, ali je cepljena ali ne, mora opraviti ta pregled. Preiskava bo Priporočljivo od 20. leta dalje. Ta pregled vključuje pregled materničnega vratu s strani ginekologa in bris (bris brisa materničnega vratu). Ta razmaz se odvzame z dveh mest z leseno lopatico / vatirano palčko. Vzorec se nato enakomerno razporedi na diapozitiv in obarva po metodi Papanicolaou obarvanja. Zato je test znan tudi pogovorno kot test PAP. S tem razmazom je mogoče zgodaj odkriti predrakavi in že obstoječi rak, tako da lahko poteka hitro zdravljenje.
Cepljenje proti raku materničnega vratu

Po obetavnih rezultatih poskusov na živalih so znanstveniki zdaj lahko v kliničnih študijah dokazali, da je na novo razvito cepivo zelo učinkovito z malo stranskimi učinki.
Cepivo je sestavljeno iz beljakovin, ki ustrezajo beljakovinam iz ovojnice humanega papiloma virusa. Cepljenje stimulira imunski sistem, da proizvaja samozaščitne proteine (tako imenovana protitelesa) proti virusom, ki povzročajo raka, primerljiv s treningom. Učinek cepljenja se poveča s pomožno snovjo, ki aktivira tudi imunski sistem (tako imenovani adjuvans). Dokazana je bila učinkovita zaščita žensk med 25 in 55 let nad 4,5 leta.
Cepivo je bilo v ZDA prvič odobreno leta 2006.
Cepljenje proti raku materničnega vratu je od leta 2007 možno tudi v Nemčiji.
Ker pa to ne nudi stoodstotne zaščite, ne more nadomestiti preventivnih testov razmaza (cepivo je bilo doslej učinkovito le proti dvema najnevarnejšima visoko tveganima vrstama virusa, ki sta odgovorna za približno 70% vseh raka materničnega vratu).
Za prebivalstvo načrtujejo široke programe cepljenja, saj je okužba z virusom humanega papiloma velika: med 70% in 80% vseh žensk v Nemčiji, Avstriji in Švici se bo v življenju okužilo s HPV.
Okužba se običajno pozdravi v 12 do 18 mesecih, tako da na primer pozitiven test virusa nikakor ni povezan z obstoječim ali pozneje razvijajočim se rakom. Pomembno pa je omeniti, da je cepljenje le preventivne narave: okužbe z virusom se ne da ozdraviti.
Zato je načrtovano, zlasti starostna skupina od devet do dvanajst let (puberteta) pred prvim spolnim stikom do cepiti. Od cepljenja ne bi imele koristi samo dekleta, ampak tudi fantje: Cepivo, ki so ga v Nemčiji uvedli v začetku leta 2007, je namenjeno tudi zaščiti pred virusi, ki povzročajo benigne bradavice genitalnih organov (ki so neškodljivi v zvezi z rakom materničnega vratu in jih zato imenujemo kot tipi z nizkim tveganjem) .
Prihodnji cilj je uporaba cepljenj za omejitev raka materničnega vratu in vseh predhodnih faz na najmanjšo možno mero, ki je ni več mogoče zmanjšati.
Stroški cepljenja
Za preprečevanje raka materničnega vratu so v Nemčiji trenutno odobrena tri cepiva, ki ščitijo pred različnimi virusi HPV. Cepivo Cervarix ščiti pred virusnimi sevi HPV 16 in 18, medtem ko Gardasil ščiti pred HPV tipi 16, 18, 11 in 6. Zadnje odobreno cepivo Gardasil9 ščiti tudi pred virusnimi sevi 31, 33, 45, 52 in 58.
The Cena na injekcijo znesek približno 155 evrov. S tremi injekcijami za osnovno imunizacijo stroški znašajo 465 evrov. Če potrebujete samo dve injekciji, je to 310 evrov. Stroški cepljenja bodo znašali za Dekleta med 12. in 17. letom krijejo zdravstveno zavarovanje. Vendar veliko zdravstvenih zavarovalnic krije cepljenje tudi do 26. leta starosti. Zato je priporočljivo vprašati zdravstveno zavarovalnico.
Konizacija
Spremembe tkiv, za katere obstaja sum, da so raka, je treba izrezati iz materničnega vratu v obliki stožca (tako imenovana konizacija). V Nemčiji trenutno izvajajo približno 50.000 teh kirurških posegov.
Splošna konizacija ni potrebna v vsakem primeru, temveč postopno odvisen postopek glede na posamezne ugotovitve v skladu s trenutnimi smernicami.
Odstranitev maternice (histerektomija)

V bolj naprednih fazah se odstrani celotna maternica (med. histerektomija) vključno z aparatom za držanje vezivnega tkiva, vaginalno manšeto in okolico Bezgavke sredstva za izbiro (tako imenovana Wertheimova radikalna operacija). Včasih so še vedno radioterapija in ali kemoterapija potrebno.
Kot pri vsakem raku je pomembno zagotoviti, da se nadaljnja oskrba izvaja dosledno: vsaka tri mesece v prvih treh letih, vsaka štiri mesece v naslednjih dveh letih in vsakih šest mesecev po pet let.